Nejvíce rozvíjející se obor ve zdravotnictví je reprodukční medicína
Brno, 14. června 2019 – Reprodukční medicína a genetika patří díky prudkému rozvoji biotechnologií mezi nejdynamičtěji se rozvíjející odvětví medicíny vůbec. Během posledních 20 let došlo k obrovskému posunu. Co se událo, kde je asistovaná reprodukce nyní a co ji čeká do budoucna, to vše zaznělo na mezinárodní odborné konferenci v Brně – SCIENCE IN ART.

Konference se zúčastnila řada světově uznávaných odborníků, kteří přednesli novinky v této oblasti a v oblasti genetické diagnostiky. Svým obsahem a obsazením řečníků se stala konference největší ve svém oboru za poslední desítky let.
„Konferenci jsme záměrně uspořádali v Brně, jednak tady bylo provedeno první umělé oplodnění v České republice a ve střední a východní Evropě a za druhé má v tomto městě své kořeny Johann Gregor Mendel, zakladatel genetiky. Jsme rádi, že se zde na jednom místě sešlo tolik světově uznávaných odborníků a že jsme měli možnost si vzájemně předat naše nové poznatky a zkušenosti,“ dodává organizátorka konference MUDr. Kateřina Veselá, PhD. ředitelka kliniky REPROMEDA.
Co se změnilo v IVF
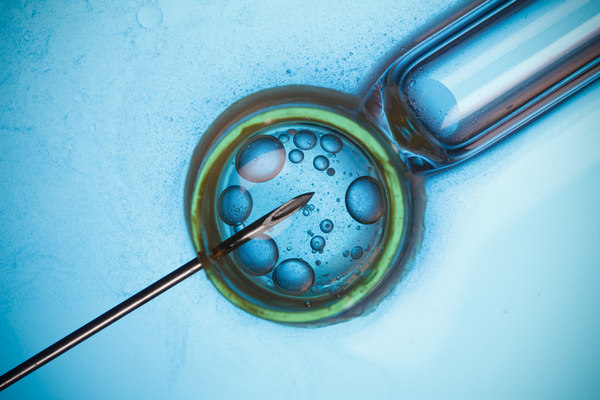
U mimotělního oplození, tedy metodou IVF, je v současnosti konvenční způsob oplozování ve zkumavce velmi okrajový. Využívají se nyní výhradně mikromanipulační techniky (ICSI) s možností selekce nejperspektivnější spermie (PICSI, MACS). Znamená to, že nejvhodnější spermie je vybírána embryologem pod mikroskopem a následně přenesena do vajíčka. Na kvalitních klinikách se transferuje vždy jen 1 embryo, čímž se snižuje riziko předčasného porodu vícerčat a dalších komplikací během těhotenství a porodu.
Budoucnost je preimplantační genetické testování (PGT)
První preimplantační genetické testování bylo před devatenácti lety poprvé úspěšně provedeno v reprodukční klinice REPROMEDA. Dnes již často tvoří zcela standardní součást léčby páru, kterému se nedaří otěhotnět nebo donosit zdravé dítě. „Původní dogmata léčby se bourají a vítězí individuální přístup. Každý pár je jiný a má své specifické charakteristiky, proto také použité léčebné metody se budou různit. Centra reprodukční medicíny nabízejí stále nové a sofistikovanější postupy a asistovaná reprodukce dokáže každým rokem pomáhat více a více párům,“ doplňuje MUDr. Kateřina Veselá, PhD. z kliniky REPROMEDA.
Věk prvorodičů pořád roste
Jak vyplývá z Ústavu zdravotnických informací a statistiky ČR (UZIS), v průběhu posledních dvou desetiletí výrazně vzrostl průměrný věk rodiček. Na počátku 90. let ženy rodily ještě před věkovou hranicí 25 let, nyní je už překročena hranice 30 let. Zvyšování průměrného věku rodiček se po roce 2008 zpomalilo, v roce 2016 průměrný věk žen při narození dítěte stagnoval na věku 30 let, který byl o rok později překročen. U žen podstupujících IVF léčbu je průměrný věk ještě vyšší. Ten dosahoval v roce 2010 průměru 33,9 let, v roce 2013 34,8 let, v roce 2015 to bylo již 35,3 let a nakonec v roce 2016 byl průměrný věk ženy 35,6 let. U mužů je věk o cca 3 roky vyšší. „Stále se zvyšuje průměrný věk žen i mužů přicházejících k léčbě, a tak reprodukční medicína kromě vhodné osvěty, jak přijít k léčbě včas, hledá stále nové možnosti, jak co nejoptimálněji postupovat i ve věkové kategorii nad 40 let,“ vysvětluje MUDr. Kateřina Veselá.
Nové moderní postupy
Posun v asistované medicíně zaznamenala i „archivace“ vajíček či embryí. V současné době se na dobrých pracovištích používá nová metoda mražení vajíček a embryí, tzv. vitrifikace. Na rozdíl od dříve používaného pomalého zmrazení, kdy cílem bylo řídit vývoj ledových krystalů, aby co nejméně poškodily buňky, při vitrifikaci se nevytvářejí ledové krystaly vůbec.
Novinkou ve své kategorií je také tzv. time-lapse monitoring embryí, který se stává rutinní součástí klinické praxe a je schopný nepřetržitě sledovat vývoj embryí a nabízet mu optimální podmínky pro vývoj.
Kvalitní vyšetření před léčbou i po ní
Běžnou součástí IVF léčby se stalo i prediktivní testování páru, tedy testování ještě před zahájením samotné IVF léčby. „Prediktivní genetické testování se stalo na řadě klinik prostředkem ke zvýšení bezpečnosti procesu celé léčby páru, a to zejména po stránce prevence rizika nejčastějších dědičných onemocnění, ale také po stránce zisku důležitých informací sloužících k individualizaci a personalizaci léčebného postupu,“ dodává MUDr. Kateřina Veselá.
V časném těhotenství po IVF se pak využívá stále častěji neinvazivních testovacích metod (NIPT) jako metod první volby. Díky těmto novým a moderním neinvazivním metodám vyšetření plodu se už nemusí zasahovat do těla matky, čímž se nenarušuje prostředí plodu. Nahrazují tak často riziková vyšetření jako např. amniocentéza či odběr choriových klků, u nichž hrozí riziko potratu.
Legislativní změny
Během posledních 20 let došlo i k výrazné proměně a vývoji legislativy, která nejen kvalitativně změnila podmínky poskytování péče v oboru reprodukční medicíny, ale ovlivnila i úhradu ze zdravotního pojištění. Došlo ke stanovení hranice věku ženy pro úhradu ze zdravotního pojištění, i věku pro podstoupení samotného IVF cyklu či ke změně počtu hrazených cyklů, kdy byl navýšen počet hrazených cyklů ze 3 na 4, u pacientek, kterým je v prvních dvou transferech přeneseno pouze 1 embryo.
Doposud však chybí např. legislativa pro náhradní mateřství, přestože tato metoda není dnes již tak okrajovou záležitostí.
|

- Průvodce kasinovými hrami v Brně: Od rulety po video automaty
- Dámské chytré hodinky: Stylové výběry
- HUAWEI chytré hodinky: Průlom v oblasti zdraví a wellness

Průvodce kasinovými hrami v Brně: Od rulety po video automaty
Brno je městem známým pro zajímavé památky, skvělé restaurace, divadla a univerzity. Mimo jiné je ale také místem, kde si můžete legálně a bezpečně vyzkoušet různé kasinové hry. V neustále kvetoucí moravské metropoli naleznete širokou nabídku her od klasické rulety až po moderní automaty jak pro pravidelné návštěvníky, tak pro příležitostné hráče. V...
Exkluzivní partner sekce
















.jpg)




